郭锦洲医生的科普号
- 精选 请CKD患者重视饮食
CKD患者会因为肾功能不全,逐渐出现低钙血症、高磷血症、高钾血症等电解质紊乱,因此需要提前学习相关知识,做好预防工作。建议在门诊3楼大厅购买《慢性肾功能不全的饮食指南》。含钾含磷丰富的食物就尽量减少最好别吃了。 后续会有专门的饮食指导app,个体化指导,敬请期待。
 郭锦洲 副主任医师 东部战区总医院 肾脏病科2369人已读
郭锦洲 副主任医师 东部战区总医院 肾脏病科2369人已读 - 精选 正确认识秋石
很多肾脏病患者,尤其是肾病综合征明显浮肿的,医生会建议低盐饮食。但是低盐不代表无盐。秋石虽有咸味,但它的成分是磷酸钙和尿酸钙,很显然是不适合慢性肾脏病的患者的,尿路结石风险也会增加。而且长期替代食盐,会引起严重低钠血症,出现乏力、纳差、头晕等不适,会危及生命。 所以,请大家不要再吃秋石了,得不偿失。
 郭锦洲 副主任医师 东部战区总医院 肾脏病科2679人已读
郭锦洲 副主任医师 东部战区总医院 肾脏病科2679人已读 - 精选 高血压和肾炎的关系
慢性肾脏病患者常合并血压升高,很多患者会有这样的疑问,到底是肾炎引起的高血压还是高血压引起的肾炎?这就看谁先谁后了。 如果以前就有高血压,并且控制的不好,甚至根本未重视,平时平常头晕,某一天发现血肌酐升高,伴有蛋白尿,彩超双肾体积缩小,这样的情况就叫做高血压肾损害,或者良性肾小动脉硬化症。眼底检查可以看到小动脉硬化,渗出等等。还有另一种情况的高血压,叫做恶性高血压,低压甚至超过130mmHg,这样的血压对心脑血管影响非常大,肾功能明显受损,出现大量蛋白尿,甚至肉眼血尿,必须立即住院处理,不得拖延。 而慢性肾炎的病人早期没有明显临床症状,常在体检或者发热、腹泻等就诊时发现肾脏疾病。慢性肾炎患者同样要求严格控制血压,因为长期血压高,会影响尿蛋白和血肌酐的控制。 请记住,早降压早获益,长期降压长期获益,降压达标将高血压患者的危险程度降到最低使获益最大。 本文系郭锦洲医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
郭锦洲 副主任医师 东部战区总医院 肾脏病科1.1万人已读 - 医学科普 高磷血症
随着肾小球滤过率的下降,肾脏排磷减少,血磷升高,会诱发继发性甲旁亢、骨病、心血管钙化,此时就需要控制饮食,减少磷的摄入。血磷升高,才需要对应限制富磷食物。
郭锦洲 副主任医师 东部战区总医院 肾脏病科550人已读 - 医学科普 痛风尿酸高,哪些碱性食物能帮忙?
正常情况下,每个人的血液中都有一些尿酸,尿酸的溶解度不是很高,如果超过一定浓度(比如70毫克/升),就无法正常溶解,会以尿酸钠结晶的形式析出,并沉淀于软组织中,尤其是关节附近比较松软的组织中。软组织中出现尿酸盐结晶,常会引起剧烈难忍的“痛风”发作。血液中的尿酸主要在肾脏通过尿液排泄,过程很复杂,但有一点很明确,即肾脏碱性环境(尿液偏碱性)有助排泄更多尿酸。如何使尿液偏向碱性?临床称之为“碱化尿液”(即尿液pH 6.2 ~ 6.9),有食物和药物两方面手段。 食物方面,首当其冲是苏打水。苏打水中的“碳酸氢钠”(小苏打)可以使尿液偏向碱性。临床上也常用碳酸氢钠作为碱化尿液的药物(每次1克,每日3次)。要提醒的是,苏打水并没有国标,很多叫“苏打水”的产品并没有碳酸氢钠,不一定是碱性,比如含有较多二氧化碳的天然矿泉水、人为加入二氧化碳的瓶装水。 其次是蔬菜、水果、海藻类、牛奶等碱性食物,它们在消化、吸收、代谢后,钾、钠、钙、镁等呈碱性的元素比较多,在理论上能促进尿酸排泄。需要说明的是,碱化尿液并不是真的要让尿液呈现碱性(pH>7),事实上,如果尿液持续pH>7.0,则易形成草酸钙及其他类结石。临床上用碱性药物例如:“枸橼酸氢钾钠(友来特)”时,要密切检测尿液pH。 饮食与尿酸生成关系密切。食物中虽然没有尿酸,但一种称为“嘌呤”的物质在食物中几乎无处不在,嘌呤在人体内会代谢成尿酸。人血液中的尿酸都间接来源于嘌呤,由此不难理解,痛风高尿酸者需要控制饮食中嘌呤含量,即所谓“低嘌呤饮食”。 痛风急性发作期,低嘌呤饮食是指每日饮食中嘌呤含量<150毫克,但计算食物中嘌呤含量颇有难度,因为缺少准确的嘌呤含量数据(同一种食物的不同样品检测结果相差较大)。通常采用大致的饮食指导原则来实现低嘌呤饮食:①避免动物内脏、肉汤、啤酒等高嘌呤食物;②限制海鲜、肉类等中等嘌呤食物;③鼓励低脂脱脂牛奶、鸡蛋、蔬菜(注意不包括水果,果糖较多)等低嘌呤食物。
郭锦洲 副主任医师 东部战区总医院 肾脏病科2425人已读 - 医学科普 苯溴马隆降尿酸效果佳。
《中国高尿酸血症相关疾病诊治多学科专家共识英文版》发表!这是中国第一部由中国医生向世界医生发出的中国多学科专家共识,是中国医生的骄傲! 该共识鲜明地提出: 高尿酸血症需要按危险因素等进行分层管理,按病程特点需要长程管理,按治疗目的需要达标管理 中国高尿酸血症病理特点以排泄障碍为主,苯溴马隆(立加利仙)是最符合中国高尿酸血症发病机制特点的药物 高尿酸血症需要早治疗,当尿酸>420umol/L时尽早药物治疗,并加上生活指导 共识更新苯溴马隆只禁用尿酸性结石 苯溴马隆区别于其他降尿酸药物,无严重过敏反应,无心血管死亡事件,无美国FDA和加拿大卫生部官方警告 苯溴马隆(立加利仙)肝转氨酶升高极其罕见,国外文献报道发生率仅仅1/100000,肾功能只要GFR>20ml/min,无需调整药物剂量 苯溴马隆(立加利仙)100mg~200mg相对于别嘌醇200~300mg/每日,高尿酸血症治疗达标率高达97%,痛风治疗达标率高达91%
 郭锦洲 副主任医师 东部战区总医院 肾脏病科2993人已读
郭锦洲 副主任医师 东部战区总医院 肾脏病科2993人已读 - 医学科普 常见食物含量查询表
适合慢性肾功能不全患者。
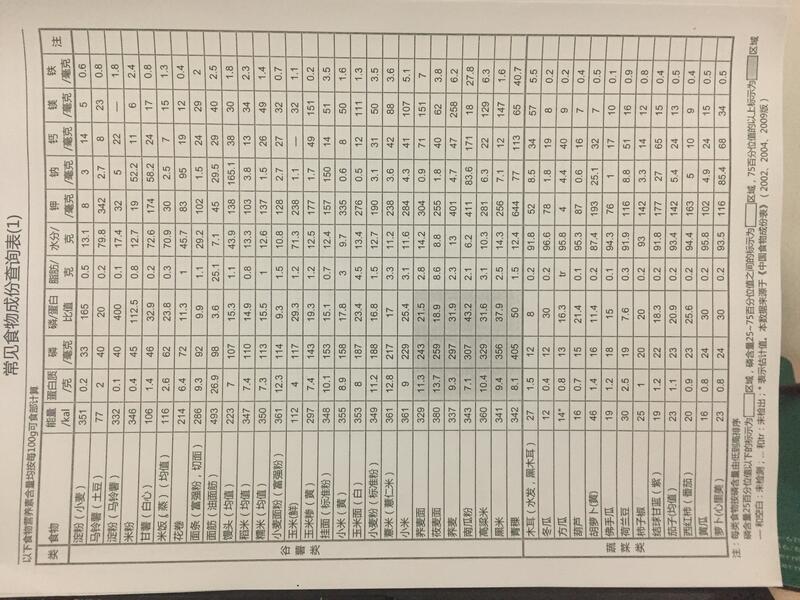 郭锦洲 副主任医师 东部战区总医院 肾脏病科2624人已读
郭锦洲 副主任医师 东部战区总医院 肾脏病科2624人已读 - 医学科普 合理营养延缓肾衰的进展(分享)
 郭锦洲 副主任医师 东部战区总医院 肾脏病科1448人已读
郭锦洲 副主任医师 东部战区总医院 肾脏病科1448人已读





